Poques estructures del cos són tan complexes i, alhora, tan sorprenents com el sistema immunitari. Coincidint amb la posada en marxa del CaixaResearch Institute, centrat en l’estudi de la immunologia, recorrem algunes històries, rareses i descobriments que mostren fins a quin punt són extraordinàries les nostres defenses.
La primera descripció de la immunitat
Molt abans que existissin els microscopis, les vacunes o fins i tot una idea clara del que eren les infeccions, algunes civilitzacions ja havien observat que certes malalties només es passaven una vegada, o que, si tornaven, ho feien en una forma molt més lleu. Una de les primeres referències escrites d’aquest fenomen la va fer l’atenenc Tucídides. En explicar la plaga d’Atenes de l’any 430 aC, va remarcar que els qui s’havien recuperat de la malaltia podien atendre els malalts perquè no la contreien de nou. Aquella observació anticipava un dels principis bàsics de la immunologia: la capacitat de l’organisme per recordar un agent infecciós. Caldrien gairebé dos mil anys perquè aquesta intuïció ancestral es transformés en una eina mèdica real, però la idea ja era aquí, escrita en plena antiguitat.

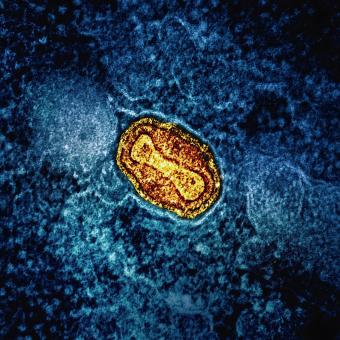
Verola: la primera vegada que ens vam saber protegir
A finals del segle XVIII, la verola era una de les malalties més mortals. En aquest context, el metge angles Edward Jenner es va fixar en una creença popular entre les munyidores: les persones que havien passat la verola vacuna, una infecció lleu transmesa per les vaques, semblava que quedaven protegides davant de la verola humana. Intrigat per aquesta observació, Jenner va decidir posar-la a prova l’any 1798 en un experiment que havia de canviar la història de la medicina. Va inocular a un nen material procedent d’una lesió de verola vacuna i va comprovar després que quedava protegit contra a la verola. Aquest experiment va suposar una revolució sense precedents, ja que per primera vegada la humanitat no sols observava la immunitat: aprenia a provocar-la de manera deliberada.



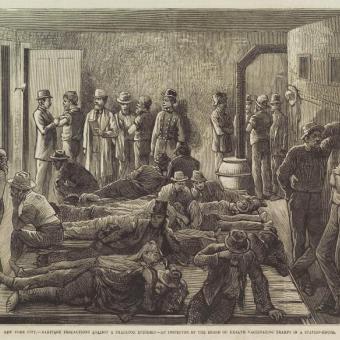
La humanitat ha aconseguit erradicar un patogen
L’erradicació de la verola és, fins ara, un cas únic. Després de dècades de campanyes massives de vacunació, vigilància epidemiològica i cooperació internacional, l’últim cas natural de verola es va registrar a Somàlia el 1977. Tres anys després, el 1980, l’Organització Mundial de la Salut va declarar oficialment erradicada la malaltia. La humanitat no havia aconseguit mai abans fer desaparèixer de la circulació un patogen humà de tant impacte. No obstant això, aquest èxit té també una lectura més inquietant: en interrompre’s la vacunació universal, la població mundial ha anat perdent immunitat davant la verola. Per això, tot i que ja no circuli de manera natural, el virus continua esdevenint una amenaça potencial en escenaris d’accident o bioterrorisme.
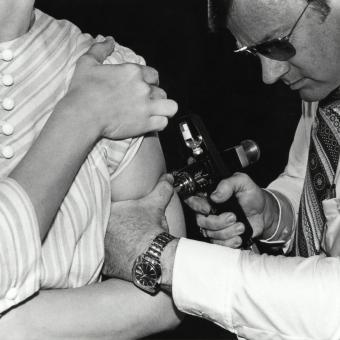
La primera vacuna va venir de la vaca
La paraula vacuna té un origen molt més literal del que molta gent imagina. Procedeix del llatí vacca, que significa ’vaca’, i remet directament al treball pioner d’Edward Jenner, que va utilitzar la verola vacuna per immunitzar i protegir les persones davant la verola humana. Anys més tard, Louis Pasteur va reprendre aquest llegat i el va ampliar. En estudiar microorganismes atenuats —és a dir, que han estat debilitats a propòsit— va observar que podien induir protecció sense causar la malaltia greu i va decidir anomenar aquesta tècnica vacunació en honor de Jenner. Aquest treball va establir les bases de la recerca moderna de la immunologia i va donar origen a institucions científiques de referència com l’Institut Pasteur de París, que continua sent un dels centres més prestigiosos del món en l’estudi de les malalties infeccioses i el desenvolupament de vacunes.
Les persones vacunades protegeixen les que no poden estar-ne
L’anomenada immunitat de ramat, també coneguda com a immunitat col·lectiva, és un dels conceptes més importants de la salut pública. Es produeix quan una proporció prou elevada de la població ha estat immunitzada davant d’una infecció, sigui per vacunació o bé per infecció prèvia, i això dificulta que el patogen trobi persones susceptibles de ser infectades. Com a conseqüència, es frena la transmissió i queden indirectament protegides les persones que no es poden immunitzar. No és un escut perfecte ni funciona igual amb totes les malalties perquè depèn de factors com la capacitat de contagi del patogen, però sí que constitueix una barrera col·lectiva molt eficaç. La seva importància rau en una cosa essencial: la protecció no és mai només individual, sinó també comunitària.
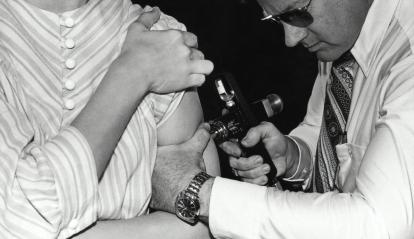
La seguretat de les vacunes, avalada per la ciència
Malgrat l’enorme quantitat d’evidència acumulada, la fal·laç relació entre vacunes i autisme continua sent un dels rumors falsos sanitaris més persistents. Se’n remunta l’origen a un estudi publicat el 1998 que suggeria una connexió entre la vacuna triple vírica i l’autisme. Aquell treball no sols tenia una mostra mínima i greus errors metodològics, sinó que a més va acabar sent retirat per frau, manipulació de dades i conflictes d’interès. Des d’aleshores, múltiples investigacions dutes a terme a diferents països, amb centenars de milers d’infants i dissenys molt més robustos, han descartat de manera concloent qualsevol vincle entre la vacunació i els trastorns de l’espectre autista. El consens científic és rotund. El més preocupant és que aquest mite, fins i tot desacreditat, continua tenint conseqüències reals: redueix la confiança en les vacunes, baixa les cobertures i afavoreix la reaparició de malalties prevenibles que crèiem controlades.
La grip no para de canviar
A diferència d’altres patògens més estables, els virus de la grip canvien constantment. Ho fan per mitjà de mutacions freqüents en les proteïnes de la seva superfície, especialment les que el sistema immunitari reconeix. Això significa que les defenses generades davant d’una soca prèvia pot ser que no siguin igual d’eficaces davant de les variants que circulen mesos després. Per aquesta raó, la vacuna antigripal es revisa i s’actualitza cada temporada en funció de les soques que, segons la vigilància internacional, tenen més probabilitats de predominar aquest any. Vacunar-se cada any, per tant, no respon a una falta d’eficàcia de la vacuna, sinó a la naturalesa canviant del mateix virus.
El VIH, un dels virus més complexos
El VIH presenta una capacitat de mutació enorme, cosa que li permet canviar amb rapidesa i escapar del reconeixement immunològic. A més, ataca precisament cèl·lules clau del sistema immunitari per debilitar la resposta defensiva des de dins. També es pot integrar en el genoma de les cèl·lules infectades i queda ocult en reservoris durant anys, la qual cosa en dificulta enormement l’eliminació. Tot això explica per què, malgrat dècades de recerca intensiva, encara no disposem d’una vacuna preventiva plenament eficaç, tot i que els avenços en aquest camp continuen sent constants.
Les nostres mares ens van regalar immunitat
No tota immunitat s’adquireix després de passar una malaltia o de rebre una vacuna. Hi ha també la immunitat passiva, que consisteix a rebre anticossos ja fabricats per un altre organisme. Un dels exemples més importants passa en la relació entre mares i fills. Durant l’embaràs, la mare transfereix anticossos al fetus a través de la placenta i després del naixement pot continuar aportant protecció mitjançant la lactància. Aquests anticossos proporcionen al nounat una defensa temporal crucial en una etapa en què els seus mecanismes de protecció encara són immadurs.
La microbiota, una comunitat que ens protegeix
Una part essencial de la nostra salut depèn de conviure amb els microbis. El cos humà conté bilions de microorganismes (bacteris, virus, fongs i arqueus) que formen comunitats complexes a l’intestí, la pell, la boca i altres mucoses. Aquest conjunt, conegut com a microbiota, participa en la digestió, produeix compostos útils, contribueix al metabolisme i té un paper decisiu en el desenvolupament i l’entrenament del sistema immunitari. Aquesta exposició a microorganismes ajuda les nostres defenses a aprendre el que han de considerar perillós i el que no, i quan aquest equilibri s’altera poden augmentar els problemes inflamatoris, metabòlics o al·lèrgics. En altres paraules, una part de les nostres defenses es construeix gràcies al diàleg constant amb els microbis que viuen en nosaltres.
La febre, el dolor o la inflamació són estratègies del nostre cos per defensar-se

Quan una persona té febre, dolor muscular o inflamació, l’habitual és pensar que tots aquests símptomes estan causats directament pel patogen invasor. No obstant això, en molts casos, bona part del malestar procedeix de la mateixa resposta immune. En detectar una infecció, l’organisme posa en marxa una complexa cascada de senyals químics que coordinen la defensa. La febre, per exemple, eleva la temperatura corporal per dificultar la replicació de molts patògens i afavorir certes funcions immunitàries. De la mateixa manera, la inflamació ajuda a reclutar cèl·lules defensives i dirigir-les al lloc de la infecció. Així, el que sentim com a malaltia és moltes vegades l’empremta visible d’un cos que està lluitant de manera activa per protegir-se.
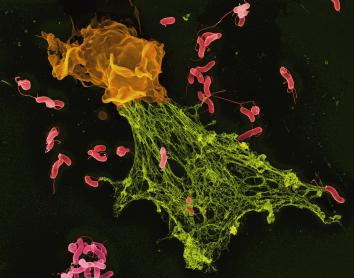
El nostre arsenal immunològic pot lluitar contra el que encara no existeix
Una de les característiques més impressionants del sistema immunitari és la capacitat que té d’anticipar-se al desconegut. Això és possible perquè certes cèl·lules defensives, com els limfòcits B i T, generen de manera aleatòria milions de receptors diferents, cadascun amb una forma lleugerament diferent, capaç de reconèixer estructures moleculars concretes. Gràcies a aquesta diversitat gegantina, l’organisme disposa d’un repertori preparat per detectar no tan sols patògens coneguts, sinó també d’altres completament nous. En lloc d’esperar a trobar-se amb cada amenaça per dissenyar una resposta des de zero, el cos manté una immensa biblioteca de possibilitats a punt per actuar.