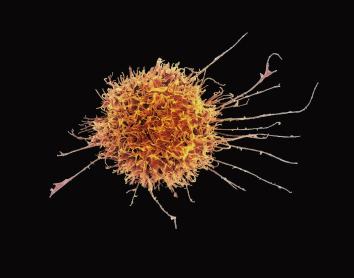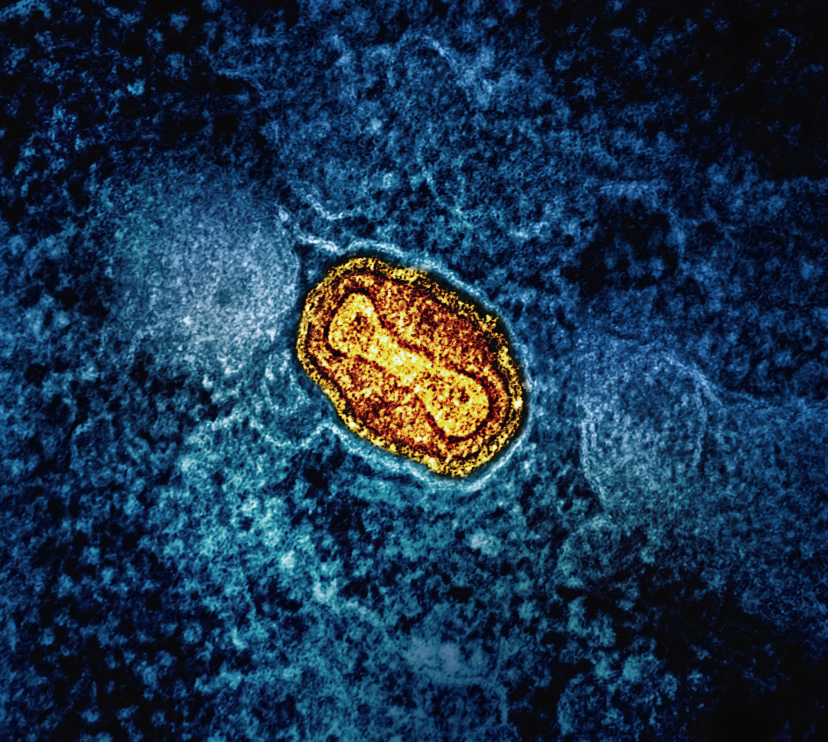
12 curiosidades del fascinante sistema inmunitario
24.04.26
8 minutos de lecturaPocas estructuras del cuerpo resultan tan complejas y, al mismo tiempo, tan asombrosas como el sistema inmunitario. Coincidiendo con la puesta en marcha del CaixaResearch Institute, centrado en el estudio de la inmunología, recorremos algunas historias, rarezas y descubrimientos que muestran hasta qué punto son extraordinarias nuestras defensas.
La primera descripción de la inmunidad
Mucho antes de que existieran los microscopios, las vacunas o incluso una idea clara de lo que eran las infecciones, algunas civilizaciones ya habían observado que ciertas enfermedades solo se pasaban una vez, o que, si regresaban, lo hacían en una forma mucho más leve. Una de las primeras referencias escritas de este fenómeno la realizó el ateniense Tucídides. Al relatar la plaga de Atenas del año 430 a. C., señaló que quienes se habían recuperado de la enfermedad podían atender a los enfermos porque no la contraían de nuevo. Aquella observación anticipaba uno de los principios básicos de la inmunología: la capacidad del organismo para recordar un agente infeccioso. Harían falta casi dos mil años para que esa intuición ancestral se transformara en una herramienta médica real, pero la idea ya estaba ahí, escrita en plena Antigüedad.

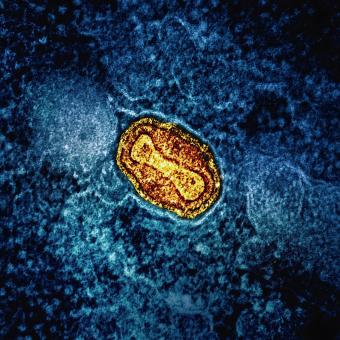
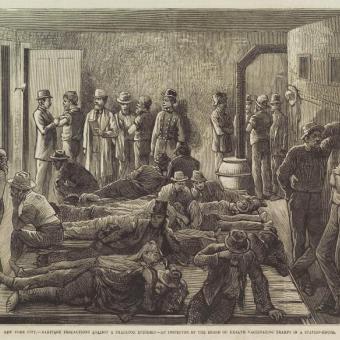
Viruela: la primera vez que supimos protegernos
A finales del siglo XVIII, la viruela era una de las enfermedades más mortales. En ese contexto, el médico inglés Edward Jenner reparó en una creencia popular entre las ordeñadoras: quienes habían pasado la viruela vacuna, una infección leve transmitida por las vacas, parecían quedar protegidas frente a la viruela humana. Intrigado por esa observación, Jenner decidió ponerla a prueba en 1798 llevando a cabo un experimento que cambiaría la historia de la medicina. Inoculó a un niño con material procedente de una lesión de viruela vacuna y comprobó después que quedaba protegido frente a la viruela. Dicho experimento supuso una revolución sin precedentes, ya que por primera vez la humanidad no solo observaba la inmunidad: aprendía a provocarla de manera deliberada.



La humanidad ha conseguido erradicar un patógeno
La erradicación de la viruela es, hasta la fecha, un caso único. Tras décadas de campañas masivas de vacunación, vigilancia epidemiológica y cooperación internacional, el último caso natural de viruela se registró en Somalia en 1977. Tres años después, en 1980, la Organización Mundial de la Salud declaró oficialmente erradicada la enfermedad. Nunca antes había conseguido la humanidad hacer desaparecer de la circulación un patógeno humano de semejante impacto. Sin embargo, este éxito tiene también una lectura más inquietante: al interrumpirse la vacunación universal, la población mundial ha ido perdiendo inmunidad frente a la viruela. Por eso, aunque ya no circule de forma natural, el virus sigue considerándose una amenaza potencial en escenarios de accidente o bioterrorismo.
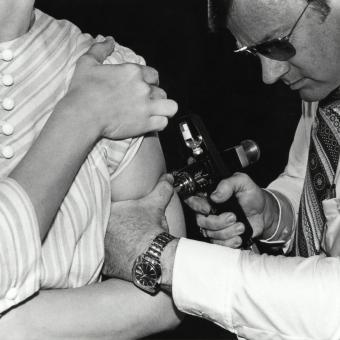
La primera vacuna vino de la vaca
La palabra vacuna tiene un origen mucho más literal de lo que mucha gente imagina. Procede del latín vacca, que significa ‘vaca’, y remite directamente al trabajo pionero de Edward Jenner, que utilizó la viruela vacuna para inmunizar y proteger a las personas frente a la viruela humana. Años más tarde, Louis Pasteur retomó ese legado y lo amplió. Al estudiar microorganismos atenuados —es decir, que han sido debilitados a propósito— observó que podían inducir protección sin causar la enfermedad grave y decidió llamar esta técnica vacunación en honor a Jenner. Este trabajo sentó las bases de la investigación moderna de la inmunología y dio origen a instituciones científicas de referencia como el Instituto Pasteur de París, que continúa siendo uno de los centros más prestigiosos del mundo en el estudio de las enfermedades infecciosas y el desarrollo de vacunas.
Las personas vacunadas protegen a las que no pueden estarlo
La llamada inmunidad de rebaño, también conocida como inmunidad colectiva, es uno de los conceptos más importantes de la salud pública. Se produce cuando una proporción lo bastante elevada de la población ha sido inmunizada frente a una infección, ya sea por vacunación o por infección previa, y eso dificulta que el patógeno encuentre a personas susceptibles de ser infectadas. Como consecuencia, la transmisión se frena y quedan indirectamente protegidos quienes no pueden inmunizarse. No es un escudo perfecto ni funciona igual con todas las enfermedades porque depende de factores como la capacidad de contagio del patógeno, pero sí constituye una barrera colectiva muy eficaz. Su importancia radica en algo esencial: la protección nunca es solo individual, sino también comunitaria.
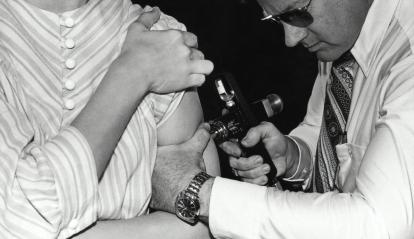
La seguridad de las vacunas, avalada por la ciencia
Pese a la enorme cantidad de evidencia acumulada, la falsa relación entre vacunas y autismo sigue siendo uno de los bulos sanitarios más persistentes. Su origen se remonta a un estudio publicado en 1998 que sugería una conexión entre la vacuna triple vírica y el autismo. Aquel trabajo no solo tenía una muestra mínima y graves errores metodológicos, sino que además terminó siendo retirado por fraude, manipulación de datos y conflictos de interés. Desde entonces, múltiples investigaciones realizadas en distintos países, con cientos de miles de niños y diseños mucho más robustos, han descartado de forma concluyente cualquier vínculo entre la vacunación y los trastornos del espectro autista. El consenso científico es rotundo. Lo preocupante es que este mito, aun desacreditado, sigue teniendo consecuencias reales: reduce la confianza en las vacunas, baja las coberturas y favorece la reaparición de enfermedades prevenibles que creíamos controladas.
La gripe no para de cambiar
A diferencia de otros patógenos más estables, los virus de la gripe cambian constantemente. Lo hacen a través de mutaciones frecuentes en las proteínas de su superficie, en especial aquellas que el sistema inmunitario reconoce. Eso significa que las defensas generadas frente a una cepa previa pueden no ser igual de eficaces frente a las variantes que circulan meses después. Por esa razón, la vacuna antigripal se revisa y actualiza cada temporada en función de las cepas que, según la vigilancia internacional, tienen más probabilidades de predominar ese año. Vacunarse cada año, por tanto, no responde a una falta de eficacia de la vacuna, sino a la naturaleza cambiante del propio virus.
El VIH, uno de los virus más complejos
El VIH presenta una capacidad de mutación enorme, lo que le permite cambiar con rapidez y escapar del reconocimiento inmunológico. Además, ataca precisamente células clave del sistema inmunitario para debilitar la respuesta defensiva desde dentro. También puede integrarse en el genoma de las células infectadas y permanecer oculto en reservorios durante años, lo que dificulta enormemente su eliminación. Todo ello explica por qué, pese a décadas de investigación intensiva, todavía no disponemos de una vacuna preventiva plenamente eficaz, aunque los avances en este campo siguen siendo constantes.
Nuestras madres nos regalaron inmunidad
No toda inmunidad se adquiere tras pasar una enfermedad o recibir una vacuna. Existe también la inmunidad pasiva, que consiste en recibir anticuerpos ya fabricados por otro organismo. Uno de los ejemplos más importantes ocurre en la relación entre madres e hijos. Durante el embarazo, la madre transfiere anticuerpos al feto a través de la placenta y después del nacimiento puede seguir aportando protección mediante la lactancia. Esos anticuerpos proporcionan al recién nacido una defensa temporal crucial en una etapa en la que sus mecanismos de protección aún son inmaduros.
La microbiota, una comunidad que nos protege
Una parte esencial de nuestra salud depende de convivir con los microbios. El cuerpo humano alberga billones de microorganismos (bacterias, virus, hongos y arqueas) que forman comunidades complejas en el intestino, la piel, la boca y otras mucosas. Este conjunto, conocido como microbiota, participa en la digestión, produce compuestos útiles, contribuye al metabolismo y desempeña un papel decisivo en el desarrollo y el entrenamiento del sistema inmunitario. Esa exposición a microorganismos ayuda a nuestras defensas a aprender lo que debe considerarse peligroso y lo que no, y cuando ese equilibrio se altera pueden aumentar los problemas inflamatorios, metabólicos o alérgicos. En otras palabras, una parte de nuestras defensas se construye gracias al diálogo constante con los microbios que viven en nosotros.
La fiebre, el dolor o la inflamación son estrategias de nuestro cuerpo para defenderse

Cuando una persona tiene fiebre, dolor muscular o inflamación, lo habitual es pensar que todos esos síntomas están causados directamente por el patógeno invasor. Sin embargo, en muchos casos, buena parte del malestar procede de la propia respuesta inmune. Al detectar una infección, el organismo pone en marcha una compleja cascada de señales químicas que coordinan la defensa. La fiebre, por ejemplo, eleva la temperatura corporal para dificultar la replicación de muchos patógenos y favorecer ciertas funciones inmunitarias. Del mismo modo, la inflamación ayuda a reclutar células defensivas y dirigirlas al lugar de la infección. Así, lo que sentimos como enfermedad es muchas veces la huella visible de un cuerpo que está luchando de forma activa para protegerse.
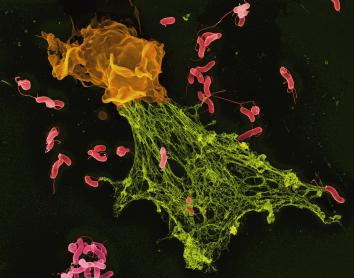
Nuestro arsenal inmunológico puede luchar contra lo que todavía no existe
Una de las características más impresionantes del sistema inmunitario es su capacidad para anticiparse a lo desconocido. Esto es posible porque ciertas células defensivas, como los linfocitos B y T, generan de manera aleatoria millones de receptores distintos, cada uno con una forma ligeramente diferente, capaz de reconocer estructuras moleculares concretas. Gracias a esa diversidad gigantesca, el organismo dispone de un repertorio preparado para detectar no solo patógenos conocidos, sino también otros completamente nuevos. En lugar de esperar a encontrarse con cada amenaza para diseñar una respuesta desde cero, el cuerpo mantiene una inmensa biblioteca de posibilidades ya lista para actuar.