
Estàs llegint:

Estàs llegint:

28.02.24
6 minuts de lecturaEnvia les teves preguntes a:
Expert en medicina i cirurgia fetal, i director de BCNatal
Sol·licitar entrevistaExperta en medicina i cirurgia fetal, i coordinadora d’investigació de BCNatal
Cada any neixen 28.000 bebès prematurs a Espanya, 800 dels quals són prematurs extrems, que tenen un risc molt alt de patir seqüeles o de no sobreviure. BCNatal, que integra els departaments de medicina maternofetal i d’obstetrícia de l’Hospital Sant Joan de Déu i l’Hospital Clínic, treballa amb el suport de la Fundació ”la Caixa” en un prototip de placenta artificial que vol replicar les condicions fisiològiques de l’úter per aconseguir que els òrgans dels prematurs extrems madurin, reduir complicacions i millorar la seva esperança de vida.
És possible desenvolupar una placenta artificial per a nadons prematurs extrems que permeti mantenir el fetus fora de l’úter matern en un entorn el més similar possible a l’úter i minimitzar així el risc de seqüeles? Aquesta pregunta pot suposar un gran pas endavant per a la ciència en relació amb la supervivència dels prematurs extrems i és el punt de partida de CaixaResearch Placenta Artificial, iniciativa liderada pel doctor Eduard Gratacós, director de BCNatal.
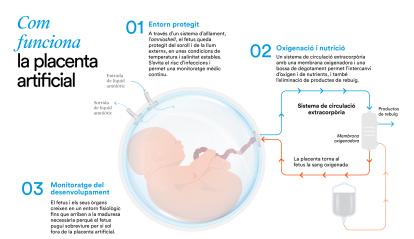
Es tracta del primer projecte experimental de placenta artificial en model animal a Europa i se centra en els prematurs extrems, que neixen entre les 23 i les 28 setmanes de gestació, en comptes de néixer a les 40 desitjables. Són bebès que pesen entre 500 i 700 grams, amb una esperança de vida d’entre el 25 i el 75 % depenent de la seva prematuritat, i que en cas de sobreviure solen presentar greus seqüeles la resta de la seva vida: pulmonars, infeccioses, cognitives, motores, etc.
Els naixements prematurs es produeixen per raons diferents. La majoria tenen lloc espontàniament, però molts són deguts a raons mèdiques, com ara infeccions o altres complicacions de l’embaràs que requereixen la inducció primerenca del part. També estan relacionats amb embarassos múltiples o afeccions cròniques com la diabetis i la hipertensió arterial. A més, hi poden influir causes genètiques.
Per sort, estem en camí de trobar-hi una solució. «Feia 20 anys que no hi havia cap augment de les taxes de supervivència d’aquests bebès perquè, tot i que tenim una tecnologia molt desenvolupada, hi ha un límit biològic, marcat pels mateixos òrgans del prematur que encara no estan preparats per funcionar», destaca Elisenda Eixarch, especialista sènior de BCNatal i coordinadora científica del projecte. Per això, l’equip investigador —format per més de 35 professionals de diferents disciplines—dedica tots els esforços perquè tant l’úter com les funcions placentàries de la placenta artificial s’assemblin al màxim possible als biològics.
El paper de la placenta és clau per al desenvolupament del fetus. «És on la sang materna i la sang fetal es troben, tot i que no es toquen mai. Funciona com els circuits d’un radiador: en aquesta circulació paral·lela, amb circuits tan propers l’un de l’altre, es traspassa al fetus l’oxigen, els nutrients i totes les substàncies que la placenta fabrica. Una de les dades més sorprenents sobre la placenta és que és l’únic òrgan temporal del cos humà. Quan hi ha un part prematur, desapareix abans de temps com també les seves funcions de protecció i desenvolupament vital del fetus», explica Eixarch. «Per replicar aquest òrgan, hem creat un sistema de circulació extracorpòria, amb uns tubs que connectem al cordó umbilicat del fetus perquè li portin l’oxigen i l’aliment.

S’ha fabricat també una mena de sac que embolcalla i protegeix al fetus: l’amnioshell. «És un receptacle transparent que es tanca amb una tapa i ens permet tenir el fetus en un entorn aïllat del soroll i de la llum, amb unes condicions de temperatura estables i evitant que es pugui infectar. Podem veure com està des de fora i fer-li ecografies, però està aïllat», puntualitza. A més, disposa de sistemes de monitoratge permanent i, segons destaca Eixarch, «és un concepte totalment diferent del d’una incubadora. Les incubadores són simplement un lloc on el bebè està calent i humit, on ha de respirar per ell mateix i alimentar-se, molt al contrari que en l’amnioshell».
L’operació més delicada per a l’equip és la transició des de l’úter fins a la placenta artificial. L’objectiu és que el bebè no s’adoni que està canviant de la seva condició de fetus a una vida a la placenta artificial, que senti que encara és a l’úter matern, en el seu medi natural. La investigadora n’explica els detalls: «El moment clau és quan canulem els vasos que hi ha en el cordó umbilical: els posem dins les cànules del nostre sistema. Ho hem de fer molt de pressa i alhora molt delicadament per evitar qualsevol complicació. Tot i ser un moment tan crític, hem aconseguit fer-ho molt bé. L’últim any les transicions dutes a terme han tingut èxit», assegura.
I, finalment, quan el fetus està llest, arriba el moment més semblant al naixement: transferir el bebè de l’amnioshell a la vida neonatal. «Quan tallem el cordó umbilical, el fetus ho nota i cal actuar ràpidament», assenyala Eixarch.
Tot i els assoliments, el projecte està encara en una fase inicial. Han creat un primer prototip i queda encara molta feina. «L’objectiu és crear una solució sòlida i per això hem de fer algunes modificacions en el sistema: millorar la membrana oxigenadora i refinar encara més la tècnica de canulació», apunta la coordinadora científica del projecte. «Ara estem treballant perquè la supervivència en bon estat fetal en el model animal augmenti dels 12 dies actuals a les 3 o 4 setmanes. Una vegada ho aconseguim i el nostre prototip sigui més robust i estable, estarem a punt per al primer estudi clínic en humans, que calculem que serà en uns 2 o 3 anys». Per fer-ho, compten amb un impuls de la Fundació ”la Caixa” de 4,3 milions d’euros, que se sumen als 3,35 milions atorgats per a la primera fase ja finalitzada i avaluada, i que permetran passar a la fase número 2.
A partir d’aquí, les aplicacions poden ser infinites. Per exemple, aquesta placenta artificial podria permetre dur a terme cirurgies fetals cardíaques que ara no es poden fer. «Imaginar totes les aplicacions encara és molt difícil, però sabem que hi ha condicions que segur que es beneficiaran d’aquesta solució», conclou Eixarch, que qualifica el projecte de «repte absolut». «Encara recordo el dia que el doctor Gratacós em va proposar ser la coordinadora i vaig pensar: “Com puc dir que no? És el projecte de la meva vida, una oportunitat impressionant per poder participar en una cosa que canviarà la manera de fer medicina i la vida de les persones. Sobretot, la dels 25.000 prematurs extrems que neixen a Europa cada any i la de les seves famílies.”»