
Estás leyendo:

Estás leyendo:

28.02.24
6 minutos de lecturaEnvía tus preguntas a:
Experto en medicina y cirugía fetal, y director de BCNatal
Solicitar entrevistaExperta en medicina y cirugía fetal, y coordinadora de investigación de BCNatal
Solicitar entrevistaCada año nacen 28.000 bebés prematuros en España, 800 de los cuales son prematuros extremos, que corren mayor riesgo de sufrir secuelas o de no sobrevivir. BCNatal, que integra los departamentos de medicina maternofetal y de obstetricia del Hospital Sant Joan de Déu y el Hospital Clínic, trabaja con el apoyo de la Fundación ”la Caixa” en un prototipo de placenta artificial que intenta replicar las condiciones fisiológicas del útero para lograr que los órganos de los prematuros extremos maduren, reducir complicaciones y mejorar su esperanza de vida.
¿Es posible desarrollar una placenta artificial para recién nacidos prematuros extremos que permita mantener el feto fuera del útero materno en un entorno lo más similar a este y así minimizar el riesgo de secuelas? Esta pregunta puede suponer un enorme paso adelante para la ciencia en lo que respecta a la supervivencia de los prematuros extremos y es el punto de partida de CaixaResearch Placenta Artificial, iniciativa liderada por el doctor Eduard Gratacós, director de BCNatal.
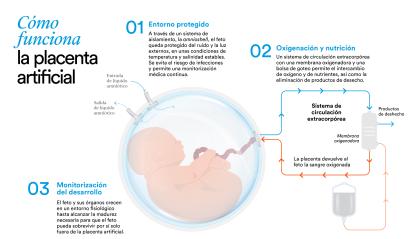
Se trata del primer proyecto experimental de placenta artificial en modelo animal en Europa y se centra en los prematuros extremos, que nacen entre las 23 y las 28 semanas de gestación, en vez de a las 40 deseables. Son bebés de entre 500 y 700 gramos, con una esperanza de vida de entre el 25 y el 75 %, dependiendo de su prematuridad, y que en caso de sobrevivir suelen padecer graves secuelas el resto de su vida: pulmonares, infecciosas, cognitivas, motoras, etc.
Los nacimientos prematuros se producen por distintas razones. La mayoría de ellos ocurren espontáneamente, pero muchos se deben también a razones médicas, como infecciones u otras complicaciones del embarazo que requieren la inducción temprana del parto. También están relacionados con embarazos múltiples o afecciones crónicas como la diabetes y la hipertensión arterial. Además, pueden influir en ellos causas genéticas.
Por suerte, estamos de camino a una solución. «Hacía 20 años que no había un aumento de las tasas de supervivencia de estos bebés porque, a pesar de que tenemos una tecnología muy desarrollada, hay un límite biológico marcado por los propios órganos del prematuro, que aún no están preparados para funcionar», destaca Elisenda Eixarch, especialista sénior de BCNatal y coordinadora científica del proyecto. Por eso, el equipo investigador ―formado por más de 35 profesionales de distintas disciplinas― está volcando todos los esfuerzos en que tanto el útero como las funciones placentarias de la placenta artificial se parezcan lo máximo posible a los órganos biológicos.
El papel de la placenta es clave para el desarrollo del feto. «Es donde la sangre materna y la sangre fetal se encuentran, aunque nunca se tocan. Funciona como los circuitos de un radiador: en esa circulación paralela, con circuitos tan próximos el uno del otro, se traspasa al feto el oxígeno, los nutrientes y todas las sustancias que la placenta fabrica. Uno de los datos más sorprendentes sobre la placenta es que es el único órgano temporal del cuerpo humano. Cuando hay un parto prematuro, desaparece antes de tiempo y también sus funciones de protección y desarrollo vital del feto», explica Eixarch. «Para replicar este órgano, hemos creado un sistema de circulación extracorpórea, con unos tubos que conectamos al cordón umbilical del feto para que le lleven el oxígeno y el alimento».

Se ha fabricado también una especie de saco que envuelve y protege al feto: la amnioshell. «Es un receptáculo transparente que se cierra con una tapa y nos permite tener al feto en un entorno aislado del ruido y de la luz, con unas condiciones de temperatura estables y evitando que se pueda infectar. Podemos ver cómo está desde fuera y hacerle ecografías, pero está aislado», puntualiza. Además, cuenta con sistemas de monitorización permanente y, según destaca Eixarch, «es un concepto totalmente diferente al de una incubadora. Las incubadoras son simplemente un sitio donde el bebé está caliente y húmedo, donde tiene que respirar por sí mismo y alimentarse, muy al contrario que en la amnioshell».
La operación más delicada para el equipo es la transición desde el útero hasta la placenta artificial. El objetivo es que el bebé no se dé cuenta de que está cambiando de su condición de feto a una vida en la placenta artificial, que sienta que sigue en el útero materno, en su medio natural. La investigadora explica los detalles: «El momento clave es cuando canulamos los vasos que hay en el cordón umbilical: les ponemos dentro las cánulas de nuestro sistema. Tenemos que hacerlo muy rápida y delicadamente para evitar cualquier complicación. A pesar de ser un instante tan crítico, hemos conseguido hacerlo muy bien. En el último año, las transiciones realizadas han tenido éxito», asegura.
Y finalmente, cuando el feto está listo, llega el momento más parecido al nacimiento: transferir al bebé de la amnioshell a la vida neonatal. «Cuando cortamos el cordón umbilical, el feto lo nota y hay que actuar rápido», señala Eixarch.
A pesar de todos los logros, el proyecto está todavía en una fase inicial. Han creado un primer prototipo y queda mucho trabajo por delante. «El objetivo es crear una solución sólida y para eso tenemos que hacer algunas modificaciones en el sistema: mejorar la membrana oxigenadora y refinar aún más la técnica de canulación», apunta la coordinadora científica del proyecto. «Ahora estamos trabajando para que la supervivencia en buen estado fetal en el modelo animal aumente de los 12 días actuales a las 3 o 4 semanas. Una vez lo consigamos y nuestro prototipo sea más robusto y estable, estaremos listos para el primer estudio clínico en humanos, que calculamos que será en unos 2 o 3 años». Para ello cuentan con un impulso de la Fundación ”la Caixa” de 4,3 millones de euros, que se suman a los 3,35 millones otorgados para la primera fase, ya finalizada y evaluada, y que permitirán pasar a la fase número 2.
A partir de aquí, las aplicaciones pueden ser infinitas. Por ejemplo, esta placenta artificial podría permitir realizar cirugías fetales cardíacas que ahora no se pueden llevar a cabo. «Imaginar todas las aplicaciones aún es muy difícil, pero sabemos que hay condiciones que seguro que se van a beneficiar de esta solución», concluye Eixarch, quien califica el proyecto de «reto absoluto». «Aún recuerdo el día en que el doctor Gratacós me propuso ser la coordinadora y pensé: “¿Cómo puedo decir que no? Es el proyecto de mi vida, una oportunidad impresionante para poder participar en algo que va a cambiar la manera de hacer medicina y la vida de las personas. Sobre todo, la de los 25.000 prematuros extremos que nacen en Europa cada año y la de sus familias”».